Œil rouge non traumatique
France | 16 avril 2018
Par Monique Remillieux
Découvrez un extrait de l'ouvrage Ophtalmologie en urgence S’ouvre dans une nouvelle fenêtre

Ophtalmologie en urgence
Œil rouge non traumatique
L’œil rouge accompagné ou non de douleur est un motif fréquent de consultation en urgence ophtalmologique. Un bilan complet (interrogatoire, examen clinique) est indispensable pour poser le diagnostic étiologique et permettre une prise en charge thérapeutique efficace. Sa présence témoigne de pathologies très variées, de la conjonctivite bénigne à des affections sévères susceptibles de mettre en jeu la fonction visuelle. La recherche des facteurs de gravité est systématique : ■ douleur oculaire ; ■ baisse d’acuité visuelle ; ■ cercle périkératique. Un tableau récapitulatif des étiologies les plus fréquentes permet d’orienter votre démarche thérapeutique.
Orientation diagnostique (arbre 3.1)
E. Tuil
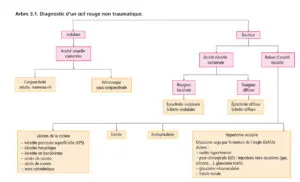
Orientation diagnostique (arbre 3.1)
Conjonctivite, hémorragie sous-conjonctivale
E. Tuil
Conjonctivite (figures 3.1, 3.2 et 3.3)
Définition ■ La conjonctivite est une inflammation localisée ou diffuse de la muqueuse conjonctivale. ■ Les tableaux cliniques sont nombreux et polymorphes. ■ Pathologies fréquentes, étiologies nombreuses, le traitement doit être adapté. ■ La guérison est fréquente. ■ La conjonctivite est une association variable des signes suivants :
► hypersécrétion; ► chémosis (œdème conjonctival); ► hyperhémie conjonctivale; ► hyperplasie papillaire ou hyperplasie folliculaire; ► érosions conjonctivales; ► suffusions hémorragiques.
Figure 3.1. Conjonctivite virale (HSV, vésicules sur les paupières).
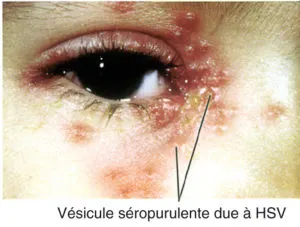
Figure 3.1. Conjonctivite virale (HSV, vésicules sur les paupières)
Figure 3.2. Conjonctivite purulente.
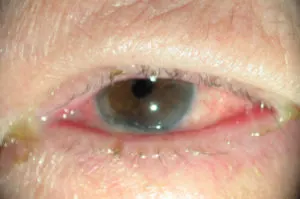
Figure 3.2. Conjonctivite purulente
Figure 3.3. Kératoconjonctivite vernale.
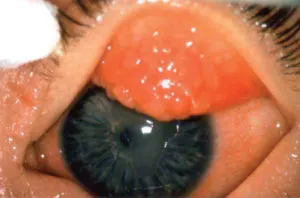
Figure 3.3. Kératoconjonctivite vernale
Étiologies ■ Adulte : tableau 3.1 ; nouveau-né : tableau 3.2.
Tableau 3.1. Étiologies de la conjonctivite de l’adulte (les plus courantes).
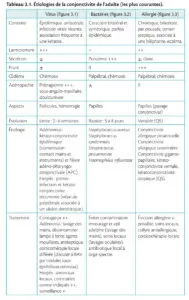
Tableau 3.1. Étiologies de la conjonctivite de l’adulte (les plus courantes).
Tableau 3.2. Étiologies de la conjonctivite du nouveau-né.
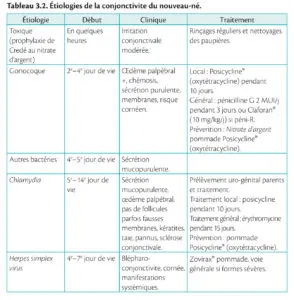
Tableau 3.2. Étiologies de la conjonctivite du nouveau-né
Prélèvements Voir Annexe 2. Guide des prélèvements. Indications des prélèvements : ■ critères de gravité : baisse d’acuité visuelle, photophobie, chémosis, œdème palpébral, échec thérapeutique, suspicion de surinfection bactérienne d’une pathologie conjonctivale ou cornéo-conjonctivale d’autre origine (virale, allergique, etc.) ; ■ facteurs de risque :
► chirurgie oculaire récente, patients greffés, immunodéprimés, patients présentant une pathologie locale sous-jacente (dystrophie cornéenne, trouble de la statique palpébrale, obstruction des voies lacrymales), ► situations particulières : monophtalme, enfant.
Conjonctivite allergique
Interrogatoire ■ Signes fonctionnels : prurit, photophobie +++. ■ Histoire de la maladie : mode de survenue, facteurs déclenchants ou calmants, caractère cyclique, saison, mode de vie… ■ Terrain allergique : allergènes, terrain atopique (asthme, eczéma, urticaire, dermite atopique), etc. ■ Traitements antérieurs…
Examen clinique ■ Signes physiques communs : hyperhémie conjonctivale, hyperplasie papillaire (surélévation centrée par un vaisseau ++) ou folliculaire (surélévation bordée de vaisseaux +++) prédominant sur la conjonctive tarsale supérieure. ■ Signes spécifiques (tableau 3.3).
Tableau 3.3. Manifestations des allergiques oculaires.
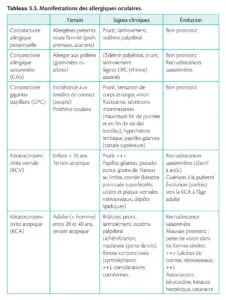
Tableau 3.3. Manifestations des allergiques oculaires
Bilan complet à programmer si récidive (prise en charge non effectuée aux urgences) ■ Avis allergologue. ■ Recherche foyers infectieux : dentaire, ORL. ■ Bilan sanguin : ► hyperéosinophilie : > 400/mm3, (++), ► en seconde intention, IgE sériques demandées si prick-test positif et/ou interrogatoire très évocateurs : – IgE spécifiques (RAST) : pour affirmer une sensibilisation à un allergène : prick-test supérieur au témoin positif avec des IgE spécifiques vis-à-vis du même allergène, supérieures à 0,70 UI/mL, – ± IgE totales (PRIST) : positif si > 50 UI/mL chez l’adulte (non spécifique, traduit un état inflammatoire). ■ Examen des larmes : ► recherche éosinophilies dans les sécrétions : intérêt dans la confirmation du mécanisme allergique ++ ; ► ± recherche de production locale IgE dans les larmes : – prélèvement par micropipette : mesure du rapport : IgE totales dans les larmes/IgE filtrées à partir du sérum, – dosage IgE après prélèvement sur bandelette type Schirmer.
Hémorragie sous-conjonctivale
L’hémorragie sous-conjonctivale (figure 3.4) est un décollement hématique de la conjonctive bulbaire d’apparition soudaine.
Figure 3.4. Hémorragie sous-conjonctivale spontanée.
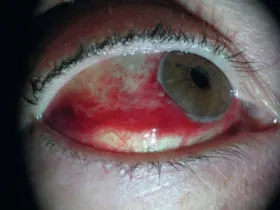
Figure 3.4. Hémorragie sous-conjonctivale spontanée
Le plus souvent asymptomatique et localisée à un secteur. Il faut rechercher un traumatisme, une prise médicamenteuse (anticoagulant, aspirine), une hypertension artérielle, un diabète, un trouble de la coagulation, Valsava (toux), voire idiopatique. Pas de bilan ni de traitement. L’hémorragie sous-conjonctivale régresse spontanément de 3 à 20 jours (teinte de la biligénie).
Ophtalmologie en urgence © 2024, Elsevier Masson SAS. Tous droits réservés
Vous venez de lire les premières pages du chapitre 3 Œil rouge non traumatique de l’ouvrage Ophtalmologie en urgence S’ouvre dans une nouvelle fenêtre.
Plan de l’ouvrage : I Examen ophtalmologique aux urgences. II Baisse d’acuité visuelle. III Œil rouge non traumatique. IV Reflet pupillaire blanc (leucocorie. V Traumatologie. VI Neuro-ophtalmologie. VII Exophtalmie non traumatique. VIII Pathologie orbito-palpébro-lacrymale. IX Complications du port de lentilles de contact. X Complications de la chirurgie oculaire. XI Œil et tumeur en urgence. XII Annexe 1. Médicaments et œil. XIII Annexe 2. Guide des prélèvements.
Auteurs
Coordination : Éric Tuil
Éric Tuil, chirurgien ophtalmologiste. Coordonnateur de la FGC des urgences des Quinze-Vingts. Centre hospitalier national d’ophtalmologie des Quinze-Vingts, 28, rue de Charenton, 75012 Paris, France Raphaël De Nicola, chirurgien ophtalmologiste. Centre hospitalier national d’ophtalmologie des Quinze-Vingts, 28, rue de Charenton, 75012 Paris, France Florian Mann, chirurgien ophtalmologiste, Centre hospitalier national d’ophtalmologie des Quinze-Vingts, 28, rue de Charenton, 75012 Paris, France Dan Milea, chirurgien ophtalmologiste, Service d’ophtalmologie, CHU Angers, 4, rue Larey, 49000 Angers, France Pierre-Olivier Barale, chirurgien ophtalmologiste, Centre hospitalier national d’ophtalmologie des Quinze-Vingts, 28, rue de Charenton, 75012 Paris, France